Sāpes gūžas locītavāIr specifiski nepatīkamas, grūti panesamas sajūtas, ko izraisa augšstilba kaula augšdaļas, acetabula, tuvumā esošo mīksto audu struktūru patoloģija. Intensitātes ziņā tie svārstās no vāja līdz nepanesamam, pēc būtības tie var būt blāvi, asi, saspiesti, sāpoši, pārsprāgt, urbt utt. Bieži vien tie ir atkarīgi no slodzes, diennakts laika un citiem faktoriem. Sāpju cēloņus nosaka, izmantojot rentgena, CT, MRI, ultraskaņas, artroskopijas un citus pētījumus. Līdz diagnozes noteikšanai ieteicams lietot pretsāpju līdzekļus un ekstremitāšu atpūtu.
nepatīkamas, grūti panesamas sajūtas, ko izraisa augšstilba kaula augšdaļas, acetabula, tuvumā esošo mīksto audu struktūru patoloģija. Intensitātes ziņā tie svārstās no vāja līdz nepanesamam, pēc būtības tie var būt blāvi, asi, saspiesti, sāpoši, pārsprāgt, urbt utt. Bieži vien tie ir atkarīgi no slodzes, diennakts laika un citiem faktoriem. Sāpju cēloņus nosaka, izmantojot rentgena, CT, MRI, ultraskaņas, artroskopijas un citus pētījumus. Līdz diagnozes noteikšanai ieteicams lietot pretsāpju līdzekļus un ekstremitāšu atpūtu.
Sāpju cēloņi gūžas locītavā
Mīksto audu traumas
Visbiežākais traumatiskais sāpju cēlonis ir gūžas locītavas sasitums. Tas notiek, nokrītot uz sāniem vai tiešu triecienu, izpaužas mērenās akūtās sāpēs, kas ātri kļūst blāvas, pakāpeniski samazinās un pazūd dažu dienu laikā, smagos gadījumos - nedēļās. Balsts ir saglabāts, kustības ir nedaudz ierobežotas. Tūska tiek konstatēta lokāli, ir iespējami zilumi.
Gūžas locītavas saišu traumas ir reti, parasti ceļu satiksmes negadījumu un sporta traumu rezultāts, ko papildina stipras sāpes, dažreiz - plaisāšanas sajūta (piemēram, no audu plīsumiem). Sāpes nedaudz samazinās, pēc tam bieži atkal palielinās tūskas dēļ. Pietūkums no locītavas sniedzas līdz cirkšņa zonai, augšstilbam.
Saites aparāta traumas disfunkcijas pakāpe ir atkarīga no traumas smaguma (stiepšanās, plīsums, plīsums), sākot no neliela ierobežojuma līdz nespējai atbalstīt kāju. Sāpes palielinās ar stumbra novirzi, kustībām pretējā virzienā pret bojāto saišu.
Kaulu un locītavu traumas
Gūžas kaula lūzumi parasti rodas gados vecākiem cilvēkiem sadzīves vai ielas traumu rezultātā. Raksturīga iezīme, īpaši osteoporozes klātbūtnē, ir intensīvas sāpju sindroma trūkums, viegla tūska. Mierīgā stāvoklī sāpes ir dziļas, blāvas, mērenas vai nenozīmīgas, ar kustībām sāpīgas sajūtas strauji palielinās. Dažreiz atbalsts tiek saglabāts. Bieži sastopams simptoms ir nespēja pacelt iztaisnoto kāju no pakļautā stāvokļa (iestrēguša papēža simptoms).
Transtrohanteri lūzumi biežāk tiek diagnosticēti pusmūža un jauniešu vidū, un tie attīstās lielas enerģijas traumas rezultātā. Atšķirībā no dzemdes kakla lūzumiem, tos pavada nepanesamas asas izkliedētas dziļas sāpes. Tad sāpes samazinās, bet paliek ļoti spēcīgas, grūti panesamas. Locītava ir pietūkušies, ir iespējami zilumi. Kustība ir stipri ierobežota. Atbalsts nav iespējams.
Liela trohantera izolēti lūzumi ir reti; tie ir sastopami bērniem un jauniešiem; tos veido kritiens, tieša ietekme vai strauja muskuļu kontrakcija. Sāpes ir akūtas, ļoti intensīvas, lokalizētas galvenokārt uz locītavas ārējās virsmas. Palielinātu sāpju dēļ pacients izvairās no aktīvām kustībām.
Gūžas izmežģījumi rodas kritienu laikā no augstuma, rūpniecisko un ceļu satiksmes traumu laikā, kas izpaužas nepanesamās asās sāpēs, kas gandrīz nemazinās līdz samazināšanai. Savienojums ir deformēts, kāja ir saīsināta, saliekta ceļa locītavā, pagriezta uz āru, retāk uz iekšu (atkarībā no dislokācijas veida). Atbalsts un kustība nav iespējama, mēģinot pārvietoties, tiek noteikta pavasara pretestība.
Acetabulāri lūzumi attīstās atsevišķi vai tiek kombinēti ar gūžas dislokācijām. Raksturo akūtas sprādzienbīstamas sāpes gūžas locītavas dziļumos. Pēc tam sāpes nedaudz mazinās, bet paliek intensīvas, kavējot jebkuru kustību. Kāja ir saīsināta, pagriezta uz āru. Atbalsts nav iespējams.
Deģeneratīvie procesi
Ar koksartrozi sākotnējā posmā sāpes ir periodiskas, blāvas, ar neskaidru lokalizāciju, parādās dienas beigās vai pēc ievērojamas slodzes, dažreiz izstarojot gūžas, ceļa locītavā. Kustību sākumā ir iespējams neliels, ātri pārejošs stīvums. Pēc tam sāpju intensitāte palielinās, sāpīgas sajūtas tiek atzīmētas ne tikai kustību laikā, bet arī miera stāvoklī. Pēc smagas slodzes pacients sāk klibot. Kustība ir nedaudz ierobežota.
Smagas koksartrozes gadījumā sāpes ir dziļas, izkliedētas, nemainīgas, sāpes, vērpjot. Traucē gan dienā, gan naktī. Izturība pret stresu ir samazināta; ejot, pacienti noliecas uz niedru. Kustība ir ievērojami ierobežota, skartā kāja ir saīsināta, kā rezultātā palielinās locītavas slodze, palielinās sāpes staigājot un stāvot.
Gūžas locītavas hondromatoze tās gaitā atgādina subakūtu artrītu. Sāpes ir mērenas, izkliedētas, pārejošas, apvienotas ar kraukšķēšanu, mobilitātes ierobežošanu. Pārkāpjot intraartikulārus ķermeņus, rodas aizsprostojumi, kam raksturīgas intensīvas asas sāpes, kustību neiespējamība vai ievērojama ierobežošana. Pēc locītavu peles pārkāpuma izbeigšanas uzskaitītie simptomi pazūd.
Trohanterīts parasti veidojas ar gūžas locītavas artrozi, ko papildina sēžas muskuļa cīpslu iekaisuma-deģeneratīvs bojājums to piestiprināšanas vietā lielākajam trohanteram, kas izpaužas ar sāpēm bojājuma zonā guļus stāvoklī. stāvoklis skartajā pusē. Mēģinot nolaupīt gurnu ar pretestību, palielinās sāpes.
Kaulu uztura traucējumi
Pertesa slimība attīstās bērniem un pusaudžiem, to raksturo augšstilba galvas daļēja nekroze, ko sākotnēji papildina neintensīvas blāvas dziļas sāpes, kas dažreiz izstaro ceļu un gurnu. Pēc dažiem mēnešiem sāpes strauji pastiprinās, kļūst nemainīgas, asas, nogurdinošas. Savienojums uzbriest, kustība ir ierobežota, rodas klibums. Tad sāpes samazinās, locītavu funkciju atjaunošanas pakāpe ir atšķirīga.
Augšstilba galvas aseptiskā nekroze lejpus straumēm atgādina Pertesa slimību, bet tā tiek atklāta pieaugušajiem, norit mazāk labvēlīgi, pusē gadījumu tā ir divpusēja. Sākumā sāpes ir periodiskas, velkot. Tad sāpju sindroms pastiprinās, parādās naktī. Klīnisko izpausmju augstumā sāpes ir tik intensīvas, ka persona pilnībā zaudē spēju balstīties uz kāju. Tad sāpes pamazām samazinās. Kustību progresa ierobežojumi apmēram 2 gadu laikā ir gūžas locītavas artroze, kontraktūras un ekstremitātes saīsināšana.
10-15 gadus veciem zēniem augšstilba proksimālajā metafīzē veidojas vientuļās kaulu cistas, ko papildina neintensīvas periodiskas sāpes gūžas locītavā. Tūska parasti nav sastopama, bieži attīstās ilgstošas kontrakcijas, īpaši maziem bērniem. Vieglu simptomu dēļ ārstēšanas cēlonis ir patoloģisks lūzums vai pieaugošs kustību ierobežojums.
Artrīts
Aseptiskais artrīts izpaužas kā viļņveida sāpes locītavā, kas palielinās pirms rīta stundām. Sāpju smagums svārstās no nenozīmīgas līdz akūtām, spēcīgām, nemainīgām, ievērojami ierobežojošām fiziskām aktivitātēm. Tiek atzīmēts stīvums, pietūkums, apsārtums un vietējās temperatūras paaugstināšanās. Palpācija ir sāpīga.
Reimatoīdā artrīta gadījumā gūžas locītavas tiek iesaistītas reti, bojājums ir simetrisks. Periodiskas sāpes vispirms parādās uz gadalaiku maiņas fona (rudens, pavasaris), strauji mainoties laika apstākļiem, hormonālo izmaiņu periodos pēc dzemdībām vai menopauzes laikā. Sāpes ir mērenas vai vājas, izkliedētas, velkamas vai sāpīgas, palpējot strauji palielinātas. Tas tiek kombinēts ar atkārtotu sinovītu, tūsku, hiperēmiju, hipertermiju, palielinot mobilitātes ierobežojumu.
Infekciozais artrīts attīstās ar infekcijas hematogēnu vai limfogēnu izplatīšanos, retāk - ar patogēna iekļūšanu locītavā no tuvējiem audiem. Parasti akūta parādīšanās ar strauji pieaugošām sāpēm. Sāpes ir intensīvas, raustīšanās, asarošana, pārsprāgt, nomoka mierīgā stāvoklī, ko pastiprina kustība, kuras dēļ ekstremitāte ieņem piespiedu stāvokli. Pacientiem ir drudzis, drebuļi, svīšana, smags vājums, tūska, locītavas apsārtums un vietējās temperatūras paaugstināšanās.
Ja nav savlaicīgas ārstēšanas, bakteriāls infekcijas artrīts var pārvērsties par panartrītu - strutainu visu gūžas locītavas audu iekaisumu. To raksturo smaga gaita ar ļoti akūtām plaši pulsējošām sāpēm, drudžains drudzis, smags vājums, pirms sinkope, ievērojama hiperēmija un hipertermija.
Citas iekaisuma slimības
Augšstilba augšdaļas osteomielīts var būt hematogēns, posttraumatisks vai pēcoperācijas. Hematogēns osteomielīts izpaužas skaidri lokalizētās, ļoti akūtās plīšanas, raustīšanās, asarošanas vai garlaicīgās sāpēs, kuru dēļ pacients izvairās no mazākām ekstremitāšu kustībām. Ir izteikta hipertermija, smaga intoksikācija.
Pēctraumatiskais un pēcoperācijas osteomielīts notiek ar līdzīgiem, bet mazāk izteiktiem simptomiem. Parasti pakāpeniskāka parādīšanās uz atvērta lūzuma vai pēcoperācijas brūces fona, strutojošu izdalījumu parādīšanās. Sāpes gūžas locītavā palielinās 1-2 nedēļu laikā paralēli vietēja iekaisuma pazīmju progresēšanai.
Sinovīts attīstās uz traumu, citu gūžas locītavas slimību fona, retāk tas kļūst par alerģijas izpausmi. Akūtā sinovīta gadījumā sāpes parasti ir nelielas, blāvas, pārsprāgst, pakāpeniski palielinās intraartikulārā šķidruma daudzuma palielināšanās dēļ. Savienojums ir pietūkušies, palpācija ir nedaudz sāpīga, tiek noteikts svārstību simptoms. Hronisks sinovīts ir asimptomātisks, ko papildina vājas sāpošas sāpes.
Ar intermitējošu hidroartrozi sāpes ir arī nenozīmīgas, tās papildina diskomforts, ierobežota mobilitāte un izzūd 3-5 dienu laikā pēc izsvīduma reversās rezorbcijas. To atjaunošana notiek regulāri, katram pacientam individuāli, un to izraisa atkārtota šķidruma uzkrāšanās locītavā.
Specifiskas infekcijas
Gūžas locītavas tuberkuloze ir izplatīta osteoartikulāras tuberkulozes forma, kas izpaužas ar vispārēju nespēku, nogurumu, subfebrīla stāvokli. Tad muskuļos ir vājas vilkšanas vai sāpošas sāpes, pārejošas sāpīgas sajūtas locītavā, ejot. Pacients sāk saudzēt ekstremitāti. Sāpēm progresējot, tās kļūst mērenas, izkliedētas, izstaro uz ceļa, ko papildina pietūkums, apsārtums, sinovīts. Attīstās aizsargkontraktūra.
Locītavu, tai skaitā gūžas, sāpes var parādīties ar brucelozi. Akūtā un subakūtā formā sāpīgas sajūtas, velkot, pagriežot, apvienojumā ar periodisku drudzi, limfadenopātiju, izsitumiem uz ādas. Hroniskā gaitā sāpju sindroms atgādina to, ka aseptiskā artrīta gadījumā laika gaitā veidojas deformācijas.
Iedzimtas anomālijas
Gūžas displāzijas izpausmes nosaka augšstilba galvas un acetabulum neatbilstības pakāpe. Ar pilnīgu iedzimtu dislokāciju sāpes parādās uzreiz pēc tam, kad bērns sāk staigāt, ko papildina klibums. Ar mērenu subluksāciju 5-6 gadu vecumā rodas sāpīgas sajūtas, kas tieši saistītas ar kājas slodzi.
Ar vieglu subluksāciju patoloģija ilgu laiku ir asimptomātiska, sāpju sindroms izpaužas ar displastiskas koksartrozes attīstību 25-30 gadu vecumā. Šādas artrozes raksturīgās pazīmes ir strauja sāpju pastiprināšanās, sāpju agrīna parādīšanās miera stāvoklī un naktī, kā arī pakāpeniska kustību ierobežošana. Visām displāzijas formām ir pievienota ādas kroku asimetrija, "klikšķa" simptoms un ierobežota mobilitāte. Dislokācijas gadījumā tiek atzīmēta ekstremitāšu saīsināšana.
Jaunveidojumi
Labdabīgiem jaunveidojumiem tipisks asimptomātisks kurss. Sāpes ir nelielas, periodiskas, un gadu gaitā tās bieži neprogresē. Audzēja augšanu papildina lēns sāpju sindroma pieaugums, atkārtots sinovīts. Gūžas locītavas rajonā biežāk tiek atklātas osteomas, osteoidālas osteomas, osteoblastomas, hondromas.
Ļaundabīgas neoplāzijas (osteosarkomas, hondrosarkomas) raksturo sāpju sindroma un citu patoloģijas izpausmju strauja progresēšana. Sākumā sāpes ir nelielas, īslaicīgas, bez īpašas lokalizācijas, dažreiz stiprākas naktī. Pēc tam tie kļūst asi, pastāvīgi, sagriež, apņem, izplatās visā locītavā. Skartā vieta ir pietūkušies, deformēta. Tiek atzīmēts svara zudums, vājums, subfebrīla stāvoklis. Ar progresējošām neoplazmām sāpīgas, nepanesamas sāpes tiek novērstas tikai ar narkotiskām zālēm.
Citi iemesli
Sāpes gūžas locītavā dažreiz parādās ar jostas-krustu daļas pleksītu un sēžas nerva neiropātiju, tomēr parasti slimības klīniskajā attēlā tās ieņem nenozīmīgu pozīciju, izgaist fonā, salīdzinot ar intensīvām sāpēm sēžamvietā un augšstilbā, ekstremitāšu vājums un jutīguma traucējumi.
Šīs lokalizācijas sāpju sindroms bieži tiek atklāts osteohondrozē un diska trūcē. Sāpes var noteikt ar spondilītu, deformējošu spondiloartrozi un mugurkaula izliekumu. Sāpes ir blāvas, periodiskas, sāpošas, bieži pastiprinās pamatslimības saasināšanās periodā. To parādīšanās cēlonis var būt pastāvīga locītavas pārslodze vai koksartrozes attīstība.
Dažreiz locītavu sāpes izraisa garīgas slimības vai depresijas traucējumi. Cukura diabētu bieži pavada entezopātijas, kapsulīts un citi periartikulāru mīksto audu bojājumi. Iespējama zāļu artropātija, lietojot noteiktus medikamentus.
Diagnostika
Traumu gadījumā diagnostikas pasākumus veic traumatologi. Deģeneratīvas un iekaisuma slimības pārvalda ortopēdi un reimatologi. Strutojošu procesu gadījumā nepieciešama ķirurgu līdzdalība. Pārbaude ietver sūdzību apkopošanu, slimības vēstures izpēti, fizisko pārbaudi, papildu izpēti. Ņemot vērā patoloģiskā procesa īpatnības, var izmantot šādas metodes:
- Radiogrāfija.Tas ir pamata paņēmiens lielākajai daļai locītavu slimību. Konstatē lūzumus, dislokācijas, izmaiņas acetabulum un augšstilba galvas kontūrās, marginālus un intraosseous defektus, kaulu izaugumus, locītavu telpas sašaurināšanos.
- Ultraskaņa.Informatīvākais, pētot mīkstos audus. Atklāj iekaisuma un deģeneratīvo procesu pazīmes, kalcifikācijas zonas. Izmanto, lai diagnosticētu izsvīdumu, locītavu pelēm.
- MRI un CT.Precizējošas metodes tiek izmantotas neskaidru pamatpētījumu datu gadījumā, lai noskaidrotu patoloģiskā fokusa raksturu, izplatību un atrašanās vietu. Var veikt ar kontrastējošu.
- Locītavas punkcija.Ir diagnostikas vai terapeitiskais un diagnostiskais raksturs. Ļauj noņemt izsvīdumu, izpētīt intraartikulārā šķidruma sastāvu, noteikt infekcijas izraisītāju, izmantojot laboratorijas testus.
- Artroskopija.Vizuāli pārbaudot locītavu, ārsts novērtē kaulu un mīksto audu struktūru stāvokli, ja nepieciešams, ņem biopsijas paraugu turpmākai histoloģiskai izmeklēšanai un veic terapeitiskos pasākumus.
- Laboratorijas testi.Tie tiek noteikti, lai noteiktu iekaisuma pazīmes un reimatoloģisko slimību marķierus, lai novērtētu ķermeņa vispārējo stāvokli, dažādu orgānu darbību smagās infekcijas vai sistēmiskās patoloģijās.
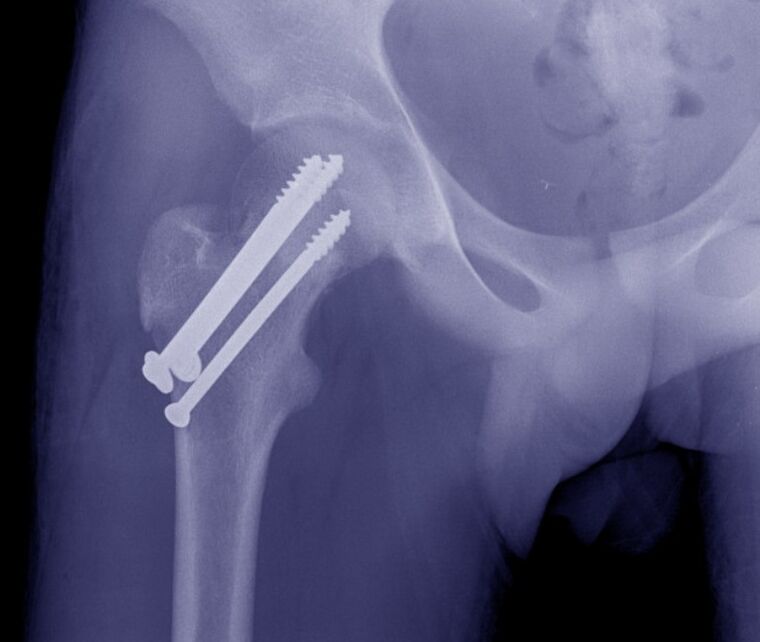
Ārstēšana
Palīdzība pirms diagnozes noteikšanas
Smagu ievainojumu gadījumā ir jānostiprina locītava, uzliekot saiti no pēdas līdz padusei. Nelielu traumatisku traumu gadījumā ir pietiekami nodrošināt kāju ar atpūtu. Skartajā zonā tiek uzklāts auksts. Intensīvu sāpju gadījumā tiek piešķirts pretsāpju līdzeklis. Jūs nevarat veikt aktīvas kustības ar ekstremitāti, noslogot kāju. Stingri aizliegts mēģināt novērst kaulu dislokāciju vai pārvietošanu.
Netraumatisko slimību taktiku nosaka simptomi. Ar nelielām izpausmēm ir atļauts nodrošināt pārējo ekstremitāti, vietējo līdzekļu lietošanu ar pretsāpju un pretiekaisuma iedarbību. Drudža, vājuma, stipru sāpju, tūskas straujas augšanas un hiperēmijas gadījumā ieteicams nekavējoties meklēt specializētu palīdzību.
Konservatīvā terapija
Dislokācijas ir norāde uz tūlītēju samazināšanu. Lūzumu gadījumā parasti tiek pielietota skeleta saķere, pēc tam pacienti tiek operēti vai pēc kalusa pazīmju parādīšanās tiek nostiprināta ekstremitāte ar apmetumu. Gados vecākiem pacientiem ar gūžas kaula lūzumiem ir atļauta imobilizācija ar derotācijas zābaku, kas novērš rotācijas kustības locītavā.
Pārējiem pacientiem ieteicams atvieglot gūžas locītavu. Saskaņā ar norādēm ieteicams izmantot ortozes vai papildu ierīces (kruķus, niedres). Izraksta masāžu, fizioterapijas vingrinājumus, fizioterapijas procedūras:
- lāzerterapija;
- magnetoterapija;
- UHF;
- ultraskaņa;
- elektroforēze ar zālēm;
- UHT.
Ir iespējams lietot NPL, hondroprotektorus, antibakteriālas zāles. Vietējie aģenti tiek plaši izmantoti. Saskaņā ar indikācijām tiek veiktas locītavu punkcijas, intra- un periartikulāri aizsprostojumi ar hormoniem, hondroprotektoru intraartikulāras injekcijas, sinoviālā šķidruma aizstājēji.
Ķirurģija
Gūžas locītavas operācijas tiek veiktas ar brīvu piekļuvi un ar artroskopisko iekārtu palīdzību. Ņemot vērā patoloģijas veidu, var veikt šādas darbības:
- Traumatiskas traumas:gūžas dislokācijas atklāta samazināšana, acetabula rekonstrukcija, kakla osteosintēze, trohanteriski lūzumi.
- Deģeneratīvi procesi:artrotomija, artroskopija, brīvu intraartikulāru ķermeņu noņemšana.
- Audzēji:neoplāzijas noņemšana, kaulu rezekcija, gūžas locītavas disartikulācija, Io-vēdera amputācija, Io-vēdera rezekcija.
Kontraktūru gadījumā tiek veikta ankiloze, periartikulu audu rētas, labošana, artroplastika un artrodēze. Endoprotezēšana ir efektīvs veids, kā atjaunot ekstremitāšu funkcijas dažādas izcelsmes slimībās, ko papildina locītavas kustību ierobežošana vai iznīcināšana.


































