Osteohondroze vai hondroze ir slimība, kas samazina locītavu skrimšļa audu elastību. Slimība var izpausties jebkurā locītavā, un atkarībā no atrašanās vietas tai ir sava klasifikācija. Slimības progresēšana noved pie locītavas motora funkcijas traucējumiem, bieži notiek pilnīga nekustīgums.
Osteohondrozes simptomi, tās cēloņi un šīs slimības ārstēšanas metodes ir aplūkotas sniegtajā informācijā.
Kā izpaužas osteohondroze
Osteohondrozes pazīmes parādās pakāpeniski, sākumā ar nelielu sāpju sindromu, kas vēlāk kļūst hronisks un intensīvs. Parasti pacienti vēršas pie ārsta ar sūdzībām par smagām sāpēm un nespēju veikt noteiktas kustības.
Lai osteohondrozes ārstēšana būtu pēc iespējas veiksmīgāka, slimība jānosaka agrīnā stadijā.
Šīs pazīmes var norādīt uz osteohondrozes attīstību:

- Sāpes kustoties;
- Locītavu gurkstēšana;
- Kustības stīvums;
- Muskuļu spazmas;
- Galvassāpes, asinsspiediena paaugstināšanās un reibonis (ar dzemdes kakla osteohondrozi);
- Sāpes krūtīs un starp lāpstiņām (krūšu kurvja osteohondroze);
- Sāpes gūžā un sēžamvietā (jostas-krustu daļas osteohondroze un gūžas locītava);
- ekstremitāšu nejutīgums;
- Kauls sāp;
- Palieliniet laika apstākļu jutīgumu;
- Redzes asuma samazināšanās.
Parasti pirmās slimības izpausmes netiek pamanītas. Tāpēc osteohondrozes sākotnējā stadija tiek diagnosticēta reti un, kā likums, pilnīgi nejauši.
Osteohondrozes cēloņi
Osteohondroze nenotiek spontāni. Deģeneratīvie procesi locītavā noved pie tā attīstības, proti: normālas asinsrites un minerālvielu metabolisma traucējumi, ossificētu veidojumu - osteofītu veidošanās. Tas viss noved pie locītavu kustīgumu traucējumiem, tā struktūras izmaiņām un neērtu sajūtu parādīšanās kustības un staigāšanas laikā.
Galvenie izskata iemesli ir:
- Pastāvīgas fiziskās aktivitātes trūkums;
- Locītavas traumas un traumas;
- Locītavas deformācija pārmērīga stresa apstākļos;
- Uztura un asins piegādes traucējumi locītavā;
- Problēmas ar lieko svaru;
- Nesabalansēta diēta;
- Hronisks stress;
- Iedzimta nosliece;
- Endokrīnās patoloģijas;
- Ar vecumu saistītas izmaiņas;
- Nelabvēlīgi darba apstākļi (ilgstoša uzturēšanās neērtā stāvoklī, hipotermija, smaga celšana).
Slimības attīstības iespējas palielinās pacientiem, kuriem ir plakanas kājas, iedzimtas vai iegūtas pēdas attīstības patoloģijas. Ar šādām slimībām slodze pastaigas laikā tiek sadalīta nepareizi, kas noved pie normālas gaitas maiņas un rezultātā mugurkaula, ceļa un gūžas locītavas deformācijas.
Mugurkaula osteohondrozes rašanās ir tieši atkarīga no jau diagnosticētajām muskuļu un skeleta sistēmas slimībām, piemēram, skoliozes.
Turklāt hroniskas iekšējo orgānu slimības var darboties arī kā provocējošs faktors. Infekcijas un iekaisumi var ietekmēt blakus esošos audus, kas noved pie patoloģiju veidošanās locītavu locītavās.
Osteohondrozes klasifikācija
Medicīnas terminoloģijā jūs bieži varat atrast "mugurkaula hondrozes" definīciju. Tas nozīmē sākotnējo osteohondrozes posmu, kas ietekmē vienu no mugurkaula departamentiem (vai vairākiem). Patoloģija attīstās starpskriemeļu diskā un neietekmē tuvējos audus. Šī ir īpaša muguras hondrozes mānība, jo asimptomātiskais sākums nedod iespēju sākt ārstēšanu laikā un pārvarēt kaites.
Parasti hondroze, kuras simptomi vēl nav parādījušies, tiek atklāta pavisam nejauši, veicot visaptverošu ķermeņa pārbaudi.
Turklāt atkarībā no patoloģijas lokalizācijas var runāt arī par koksartrozi - gūžas locītavas osteohondrozi. Patoloģija var ietekmēt arī plecu vai uzkrāto locītavu. Savukārt muguras osteohondrozi klasificē arī pēc lokalizācijas vietas.
Kādi ir muguras osteohondrozes veidi:
- Dzemdes kakla osteohondrozeizpaužas ar sāpēm un stīvumu kaklā, galvas aizmugurē un starp lāpstiņām. Grāmatvežiem, datorprogrammētājiem un citām profesijām, kas saistītas ar ilgstošu sēdēšanu, to bieži uzskata par arodslimību.
- Krūškurvja reģiona osteohondrozenotiek diezgan reti. Sakarā ar šīs zonas relatīvo nekustīgumu simptomus bieži sajauc ar stenokardiju vai starpribu neiralģiju. Turklāt krūšu kurvja osteohondrozes izpausmes var atgādināt pankreatīta vai gastrīta uzbrukumu.
- Jostas vai jostas-krustu daļas osteohondrozeir visizplatītākais slimības veids. Tas ir saistīts ar palielinātu stresu šajā nodaļā, pat veicot normālas kustības. Palielinoties slodzei, paceļot svaru, spēlējot sportu, spiediens uz mugurkaula jostas daļas skriemeļiem daudzkārt palielinās, kas var izraisīt slimības attīstību. Jostas daļas osteohondrozes izpausmes ir ārkārtīgi dažādas. Galvenie simptomi ir ne tikai sāpes saliekot, pagriežot un citas kustības, bet arī muskuļu atrofija, grūtības staigāt, samazināta dzimumfunkcija un urīnceļu sistēmas slimības.
- Coccyx osteohondrozeir reta slimība, kas galvenokārt skar sievietes. Tas ir tieši saistīts ar mazā iegurņa struktūras fizioloģiskajām iezīmēm. To nosaka sāpju sindroms, sēžot, staigājot un veicot fiziskus vingrinājumus. Pirms uzbrukuma parasti ir ievainojumi un kritieni, kā arī ilgstoša uzturēšanās neērtā sēdus stāvoklī.
- Polisegmentāla osteohondrozetiek diagnosticēta, ja tiek konstatēti tuvējo locītavu deģeneratīvi bojājumi. Tie var atrasties vienā vai vairākās mugurkaula daļās.
- Plaši izplatīta osteohondrozeizpaužas ar divu vai vairāku mugurkaula daļu bojājumiem. Tā ir grūti ārstējama slimība, kurai ir mazas iespējas pilnībā atgūties.
- Difūza osteohondrozetiek diagnosticēta, ja patoloģija izplatās visos mugurkaula segmentos.
Progresējošu slimību raksturo ne tikai sāpes un diskomforts kustības laikā. Attīstās locītavas saistaudu iekaisums, tiek saspiesti starpskriemeļu saknes, un uz skriemeļiem sāk veidoties kaulu audu izaugumi - osteofīti.
Osteohondrozes attīstības posmi
Lai noteiktu taktiku, kā izārstēt osteohondrozi, ir nepieciešams ne tikai precīzi diagnosticēt, bet arī noteikt locītavu elementu iesaistīšanās pakāpi patoloģiskajā procesā. Tam ir ierasts izmantot klasifikāciju pēc grādiem, kā arī patoloģijas lokalizācijas vietu.
Kādi ir osteohondrozes veidi:
- Sākotnējais posmsneizpaužas kā sāpju sindroms un nav nepieciešama īpaša ārstēšana. Saskaņā ar statistiku, pirmā osteohondrozes pakāpe ir vairāk nekā 80% iedzīvotāju, kas vecāki par 50 gadiem. Nesen, pateicoties tādu profesiju izplatībai, kurām nepieciešama pastāvīga uzturēšanās sēdus stāvoklī, kā arī bērnu un pusaudžu fiziskās aktivitātes samazināšanās, osteohondroze tiek diagnosticēta gandrīz katram otrajam cilvēkam, kas jaunāks par 30 gadiem.
- Otrais posmsosteohondrozi diagnosticē ar rentgena pārbaudi. Attēlā parādīta starpskriemeļu diska vairāku lūzumu veidošanās, bet šķiedrainais gredzens paliek neskarts. Slimības izpausmes ir nenozīmīgas, parasti ir diskomforts ar ilgstošu uzturēšanos sēdus vai stāvus stāvoklī, pēc īsa atpūtas sāpes pazūd pašas par sevi. Diagnozēto osteohondrozes otro pakāpi var ļoti veiksmīgi ārstēt ar konservatīvām metodēm.
- Osteohondrozes trešo pakāpiraksturo vairāki starpskriemeļu diska ievainojumi, kā arī iespējama gredzenveida fibrozes plīsums. Sāpes kļūst ilgstošas un nemainīgas, un tās var parādīties pat miera stāvoklī. Osteohondrozes ārstēšanu trešajā posmā veic ar konservatīvām un ķirurģiskām metodēm, prognoze ir atkarīga no patoloģijas smaguma pakāpes un savlaicīgas medicīniskās palīdzības ārstēšanas.
- Ceturtais posmsosteohondroze ir vissmagākā. To nosaka nopietni locītavu struktūras bojājumi. Patoloģiskajā procesā tiek iesaistītas saites, trauki, nervu gali un saistaudi. Konservatīvās metodes parasti ir neefektīvas. Operācijas tiek izmantotas biežāk, taču pat operācija negarantē atveseļošanos, pacienti bieži zaudē locītavu kustīgumu un paliek invalīdi.
Lai novērstu osteohondrozes pāreju uz kritisko stadiju, obligāti savlaicīgi jāpievērš uzmanība signāliem, ko ķermenis mums dod. Pastāv gadījumi, kad pacienti gadiem ilgi iztur sāpes un diskomfortu, kā arī pielāgojas kustību funkciju ierobežojumiem, bet pēc ārsta palīdzības nemeklē.
Jāatzīmē, ka osteohondroze nav slimība, kuru mājās var izārstēt patstāvīgi, izmantojot tautas metodes vai tikai pretsāpju līdzekļus.
Nepieciešama obligāta visaptveroša pieeja, ko nosaka patoloģijas attīstības pazīmes, tās rašanās cēloņi, kā arī pacienta individuālie rādītāji.
Osteohondrozes diagnostika
Lai nodrošinātu pareizu osteohondrozes ārstēšanas taktiku, jāveic īpaši pētījumi. Tie palīdzēs noteikt lokalizāciju un cēloņus, kas izraisīja šo slimību. Tikai pēc visu negatīvo faktoru, kas ietekmē slimības progresēšanu, novēršanas jūs varat sākt galveno ārstēšanu.
Kā tiek noteikts patoloģiskā procesa pakāpe un lokalizācija:
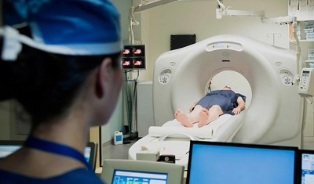
- rentgena izmeklēšana.Lai iegūtu ticamu informāciju, ir nepieciešams fotografēt vairākās projekcijās. Tiek noteikta locītavu bojājumu lokalizācija un pakāpe, osteofītu klātbūtne un kaulu kanālu stāvoklis.
- Doplera ultraskaņa.Pārbaudiet asins piegādes traucējumus, asinsvadu integritāti un asinsrites ātrumu.
- mielogrāfija.Īpaša mugurkaula pārbaude, izmantojot kontrastvielu. Ļauj identificēt starpskriemeļu trūces un to lokalizāciju.
- Datortomogrāfija.Pārbauda starpskriemeļu disku stāvokli, iespējamās novirzes struktūrā un deformāciju, nervu sakņu saspiešanu un izmaiņas atsevišķu skriemeļu struktūrā.
- Magnētiskās rezonanses attēlveidošana.Parasti sniedz detalizētāku locītavu locītavu struktūras pārbaudi. Parasti to piešķir, ja citu veikto eksāmenu informācijas saturs ir mazs. Neapšaubāma priekšrocība ir sīkāks mīksto audu stāvokļa pētījums.
Arī pacienta anamnēze tiek pētīta bez kļūdām. Iespējamie ievainojumi, kas gūti pat ilgi pirms došanās pie ārsta, operācijas un hroniskas slimības, arī var izraisīt patoloģisko procesu attīstību locītavu audos.
Turklāt tiek veikta pacienta personiska pārbaude un nopratināšana. Pamatojoties uz saņemto informāciju, tiek noteikta locītavu bojājumu diagnoze un pakāpe.
Kā ārstēt osteohondrozi
Pēc osteohondrozes cēloņu diagnosticēšanas un identificēšanas speciālists sastāda individuālu ārstēšanas plānu. Tas obligāti ņem vērā pacienta fiziskos rādītājus, patoloģijas attīstības īpatnības un tās lokalizāciju.
Ārstēšanai tiek izmantota integrēta pieeja.
Tikai no zālēm nevar atteikties, jo ir nepieciešams vienlaikus attīstīt locītavu kustīgumu, novērst iespējamo iekaisuma procesu apkārtējos audos, kā arī neitralizēt negatīvo faktoru, kas izraisīja slimības attīstību.
Tāpēc hondrozes ārstēšanu labāk uzticēt speciālistam, kurš izvēlēsies individuālu vingrinājumu komplektu, kā arī ņems vērā terapijas dinamiku.
Zāļu terapija osteohondrozei
Zāļu izrakstīšana ir atkarīga no bojājuma veida un ar to saistītajiem patoloģiskajiem procesiem audos. Parasti pacienti mēģina patstāvīgi ārstēt osteohondrozi, izmantojot farmaceitiskas un pašu izgatavotas ziedes un kompreses, kā arī tautas līdzekļus.
Diemžēl tas rada tikai īslaicīgu atvieglojumu un neveicina pilnīgu kaiteņu novēršanu. Lai efektīvi ārstētu osteohondrozi, tiek izmantotas šādas zāļu grupas.
Narkotiku terapija ietver:
- Sistēmiskas un vietējas anestēzijas zāles.Tie ietver ziedes un kompreses, kā arī tabletes un injekcijas stipru sāpju gadījumā. Izmanto osteohondrozes ārstēšanai saasināšanās laikā.
- NPL- nesteroīdos pretiekaisuma līdzekļus lieto ne tikai sāpju un iekaisuma mazināšanai skartajā zonā, bet arī tad, ja temperatūru izraisa slimība.
- Muskuļu relaksantu darbībair vērsta uz muskuļu tonusa mazināšanu. Šīs grupas zāles lieto 30-45 dienu kursos, un devas tiek noteiktas stingri individuāli. Parasti viņi sāk lietot ar minimālām devām (ar smagu hipertoniju tiek parakstītas injekcijas), kuras pakāpeniski palielina. Lai neizraisītu abstinences sindromu, devu pēc tam pakāpeniski samazina.
- Hondroprotektoripalīdz atjaunot skrimšļa audus, kompensējot bojātās vietas. Šīs grupas zāļu iedarbība neparādās nekavējoties, tāpēc tiek noteikts vairāku mēnešu kurss. Pastāv dažādas zāļu formas. Paasinājuma periodā to lieto injekciju veidā, un pēc tam ārstēšanu turpina ar tabletēm vai kapsulām.
- Angioprotektoruslieto noteiktu asins piegādes patoloģiju gadījumā. Tie palīdz nostiprināt asinsvadu sienas, veicina to relaksāciju un atjauno vielmaiņu. Uzņemšanas ilgums ir arī vairāki mēneši. Lai uzlabotu NPL un muskuļu relaksantu darbību, tiek nozīmēti
- glikokortikosteroīdi. Viņiem ir izteikta pretiekaisuma un dekongestējoša iedarbība, palīdz pret sāpēm un spazmām. Ārstēšanas gaita tiek noteikta individuāli. Pirmajās slimības saasināšanās dienās tos lieto injekcijas formā, pēc tam tablešu formā. Devu pakāpeniski samazina, līdz zāļu lietošana pilnībā tiek pārtraukta.
- Biogēni stimulatori.Tie paātrina vielmaiņu un veicina locītavu audu atjaunošanos. Hondrozes pašapstrāde mājās ar šādām zālēm nav iespējama, taču kompleksā terapijā viņi ir pierādījuši savu efektivitāti.
- Kompleksi vitamīnu preparāti.Veicināt vispārēju ķermeņa nostiprināšanos un paātrināt vielmaiņas reakcijas.

Vai osteohondrozi ārstē tikai ar zālēm? Protams ka nē. Lai pilnībā atbrīvotos no slimības, ir nepieciešams veikt citas medicīniskās procedūras. Īpaša uzmanība jāpievērš īpašam vingrinājumu kompleksam. Tas ir izstrādāts katrai mugurkaula sekcijai vai ekstremitāšu locītavu locītavām.
Svarīgs punkts:nodarbības notiek speciālista uzraudzībā un tikai pēc iekaisuma noņemšanas skartajā zonā.
Ārstnieciskā vingrošana
Ko darīt osteohondrozes gadījumā un no kādām kustībām labāk atteikties, pastāstīs īpašs treneris ar atbilstošu kvalifikāciju. Sākumā vingrinājumi tiek veikti viņa kontrolē, vēlāk pacients var turpināt vingrinājumus pats.
Osteohondrozes ārstēšana mājās ietver regulārus vingrinājumus, lai atjaunotu locītavas kustīgumu.
Masāža un fizioterapija
Mugurkaula osteohondrozes ārstēšanā tiek izmantotas arī vairākas alternatīvās medicīnas metodes. Tie ietver dubļu ietīšanu, akupunktūru, magnetoterapiju, manuālo terapiju.
.jpg)
Starp medicīniskajām procedūrām bieži izmanto arī elektroforēzi ar zālēm, lāzerterapiju, termoterapiju. Svarīgs punkts ir sanitārā ārstēšana specializētās sanatorijās.
Kas ir osteohondroze? Arvien vairāk pacientu par šo slimību uzzina jaunā vecumā. Mazkustīgs dzīvesveids, samazināts muskuļu tonuss un nevienmērīga slodze uz locītavām - šo negatīvo faktoru svars noved pie deģeneratīvo procesu attīstības skrimšļa audu struktūrā.
Tās elastības samazināšanās, kā arī integritātes pārkāpums izpaužas ar pastāvīgām vai periodiskām sāpēm, stīvumu un pat nepareizu iekšējo sistēmu darbību.


































